精神科相关
NEJM权威综述:精神分裂症
2019-11-23 22:23:04
来自:新英格兰医学杂志
作者:医脉通
阅读量:1
精神分裂症是一类以幻觉、妄想、言语紊乱等阳性症状,动机下降、表达减少等阴性症状,以及执行功能、记忆、精神处理速度受损等认知症状为特征的精神科综合征。精神分裂症的患病率接近1%,是全球十大致残原因之一,但患者的日常功能差异很大,一些患者严重残疾,而另一些功能良好。
一项近期发表于《新英格兰医学杂志》(NEJM,影响因子70.670)的综述中,来自加州大学洛杉矶分校及耶鲁大学的研究者对精神分裂症的临床表现、神经生物学及遗传因素、评估及治疗展开了讨论,以下为主要内容:
早期表现
精神分裂症的早期迹象通常出现于青少年晚期及二十岁出头。然而向前追溯,与兄弟姐妹同年龄时相比,一些日后罹患精神分裂症的个体在童年期即存在不擅社交、身体笨拙及智商偏低等现象。
起病前,患者常经历数月或数年的前驱期,特征为轻微的行为改变及认知功能下降。一个典型的例子是,一名高中生或大学生逐渐与社会隔离,出现古怪的想法或感知觉异常(如凭空听到低语声),学习成绩下降。当患者开始报告听到声音或出现妄想信念时,患者本人或家庭通常会求医。
神经生物学及遗传因素
基于双生子及家庭研究,遗传因素可在人群层面上解释80%的精神分裂症患病风险。然而,这些可遗传成分中只有一小部分可归因至效应微弱的常见单核苷酸变异(SNV),以及效应量相对较大却很罕见的突变。 全基因组关联分析及基因表达谱研究中,很多精神分裂症相关基因参与了免疫系统、细胞骨架发育、突触可塑性及功能通路。环境因素,包括产科并发症、早年不良经历、童年期居住于城市地区等,可能与遗传高危因素发生交互作用,影响个体对精神分裂症的易感性。
磁共振成像显示,相比于年龄匹配的对照,精神分裂症患者灰质体积较小;尸检研究发现,患者的树突及树突棘少于对照。相比于未发展为精神病性障碍的个体,精神病前驱期个体前额叶及海马旁灰质体积随时间的下降速度更快。灰质体积下降速度与免疫标志物水平的升高相关,如肿瘤坏死因子α(TNF-α);该因子参与大脑胶质细胞的激活,提示由细胞因子介导的胶质细胞激活可能在精神分裂症的机制中扮演着角色。其他证据也支持这一点:精神分裂症患者存在补体C4基因的过度表达,而该基因可导致小鼠模型突触修剪的增加。目前猜测,上述结构学特征可能造成了前额叶、颞叶、丘脑、下丘脑及小脑生理活动及功能连接的改变。
神经化学方面,目前最主流的模型来自偶然观察到的现象:可阻断多巴胺能受体、尤其是D2受体的药物具有抗精神病效应。目前推测,这一效应来自D2受体阻断,而某些形式的多巴胺能活动亢进与精神分裂症的病理生理学有关。多巴胺在“基于奖赏的学习”中扮演着角色,意即多巴胺释放与预测后续奖赏的行为的启动相关。精神病前驱期及首次发作均观察到了多巴胺合成的增加,尤其是在皮质纹状体系统,而后者参与了可能性的评估——基于既往经历,某个刺激是否对奖赏突显。若多巴胺合成及释放增加,无害刺激对于个体的突显水平则将独立于既往经历而升高。这一进程可以解释精神分裂症患者的与现实相脱节的偏执及援引观念。
然而,“精神病与多巴胺能活动亢进相关”这一相对简单的理论已受到了临床观察、以及前额叶皮质信息处理功能方面的发现的挑战。例如,药物造成最大程度的D2受体阻断与出现临床疗效之间存在2-4周的间隔,提示其抗精神病疗效可能依赖于其他神经化学机制,而这些机制来自机体对多巴胺D2受体持续被阻断的适应性变化,而非多巴胺能传递下降自身。此外,多巴胺与谷氨酸及γ-氨基丁酸(GABA)能存在交互作用,共同调节皮质通路兴奋及抑制性中间神经元的功能。尸检研究显示,精神分裂症患者的这些微结构及微环路的功能发生了改变。这些现象使得研究者开始考虑将谷氨酸盐及GABA能信号传导作为靶点。
评估
诊断精神分裂症要求患者满足诊断标准,且排除可能高度类似于这一疾病的其他精神病性状态。临床中通常会询问患者一些有关常见精神病性体验的特定问题,包括凭空闻声、思维被广播、被他人跟踪或监视等。
与此同时,临床中还应询问患者是否有伤害自己或他人的想法。针对患者危险性的评估,如针对自己或他人,包括是否有要求患者参与危险或暴力行为的命令性幻听,既往相关行为史,能否接触到武器,以及使用非法物质尤其是兴奋剂的情况。对于评估患者的行为变化,与患者频繁接触的知情人可能至关重要。
急性期治疗
抗精神病药可有效减轻精神分裂症急性期的精神病性症状。大部分情况下,采集病史以及完善体格检查和基本的实验室检查之后,抗精神病药治疗即可开始。对于激越、不合作的患者,以及深感痛苦的患者,评估生命体征后即刻开始药物治疗似乎也是安全的。选药应基于患者过去对药物的治疗反应,具体情况下可能尤其有害的副作用,以及给药途径。抗精神病药最常用的给药途径为口服,但对于拒绝口服药物、激越或急需快速起效的患者,可给予短效肌注针剂。除氯氮平之外的其他大部分常用抗精神病药的疗效大致相当,但副作用差异较大,如表1。
表1 常用抗精神病药(Marder SR, Cannon TD. 2019)


IM,肌注;LAI,长效针剂;EPS,锥体外系反应
中枢神经系统D2受体占有率达到约70%时,抗精神病药是有效的。与这一受体占有率相对应的剂量往往位于各种药物推荐剂量范围的中间。氯氮平和喹硫平属于例外:这两种药物发挥临床疗效时,D2受体占有率相对较低。没有证据显示,增加抗精神病药剂量,使受体占有率高于上述水平,能够增强抗精神病疗效;事实上,这一做法可能升高不良反应风险。
抗精神病治疗通常应在患者感知为安全的环境下开展。治疗开始后的最初几天,建议通过调整剂量尽可能减少不良反应。鉴于实现足够的受体占有率及疗效显现之间存在时间延迟,治疗早期增加口服抗精神病药剂量不太可能有用,但急性激越通常可以在接受肌注及口服治疗后的数小时内迅速改善。精神病性症状的全面改善通常发生于药物治疗开始后的2周内。
相比于多次发作的精神分裂症患者,首发患者使用抗精神病药治疗有效的可能性更高,且所需剂量更低。此外,首发患者对抗精神病药副作用也更为易感,包括体重增加、性功能障碍、锥体外系反应等。鉴于使用抗精神病药的最初体验可能影响患者对于药物治疗的态度,以及日后的治疗依从性,故有必要监测及应对早期副作用。
无效或部分有效的处理
精神分裂症患者对抗精神病药治疗的反应差异很大,10-30%的患者获益很有限,更多(一些研究中至少30%)的患者虽有改善,但仍持续存在精神病性或残留症状,足以影响功能及生活质量。
确定患者对药物治疗无反应之前,医生应考虑部分有效的潜在原因,包括治疗依从性不佳、药物相互作用及物质使用等。一些针对难治性精神病的治疗手段已经得到了研究,包括超过通常推荐剂量使用抗精神病药,联用心境稳定剂(如锂盐或丙戊酸盐)、联用抗精神病药等。这些手段在临床中有所应用,但目前尚缺乏足够的证据,还可能造成药物不良反应以及推迟氯氮平的使用。
对于治疗无效或疗效不佳的患者,氯氮平是最有效的抗精神病药。该药最初进入美国时,主要用于那些长期住院的重症患者。此后的研究显示,氯氮平针对持续存在精神病性症状、影响生活质量的社区患者同样有效。氯氮平的启动治疗过程通常为时8-12周,每日总剂量150-600mg。当患者对氯氮平反应不佳或出现副作用时,检测血药浓度可能有帮助:当夜间给药约12小时后的氯氮平血药浓度>350ng/ml时,治疗有效的可能性更高。
开始使用氯氮平的患者中,大约1%可发生中性粒细胞缺乏,严重时可致命。50-75%的中性粒细胞缺乏发生于氯氮平治疗开始后的18周内,85-90%发生于1年内。监测白细胞及中性粒细胞计数绝对值,出现严重中性粒细胞减少或中性粒细胞缺乏证据时及时停用氯氮平,可有效降低并发症的风险。在美国,使用氯氮平的患者被要求登记注册,记录白细胞及中性粒细胞指标,确保低于指南阈值的患者不会继续使用氯氮平治疗。当中性粒细胞计数绝对值为500-999/ml时,建议中断氯氮平治疗,恢复至1000/ml及以上时可重新使用。当中性粒细胞计数绝对值低于500/ml时,应终止氯氮平治疗。
当氯氮平或其他抗精神病药治疗仅部分有效时,认知行为治疗(CBT)可有效减轻持续存在的精神病性症状。荟萃分析显示,相比于对照手段,CBT针对精神病性症状的治疗效应量为小到中,而针对患者报告的症状相关主观痛苦的效应量更高。该治疗手段对于那些存在部分自知力、愿意探讨其症状缺乏现实依据的患者最为有效。例如一名患者认为,咖啡店里正在盯着自己的人是“外国特工”,治疗师则可引导患者,如何从其他角度考虑咖啡店顾客对自己的匆匆一瞥。CBT被视为具有循证学依据的治疗手段,并被指南推荐用于持续存在精神病性症状且有部分自知力的患者。
使用抗精神病药预防复发
患者从精神病性发作中恢复后,持续使用抗精神病药可有效降低精神病复发风险。比较维持治疗及停药的随机对照研究中,停药后使用安慰剂的患者有大约64%在1年内复发,而持续使用抗精神病药者的复发比例仅为27%。临床目前的做法是无限期使用抗精神病药,即便患者的病情已稳定数年甚至数十年。然而,很多患者在病情稳定后不愿继续用药,尤其是那些只有一次发作、或是经历过令人不愉快的药物副作用的患者。在这一背景下,抗精神病药治疗不依从成为精神病复发最常见的原因。
当患者的治疗依从性令人担忧时,可考虑处方抗精神病药长效针剂。这些药物每2-12周(取决于剂型)肌注一次,可带来相对稳定的血药浓度。例如,氟哌啶醇癸酸酯在50-200mg/月的剂量范围内通常有效,而棕榈酸帕利哌酮78-234mg/月通常有效。比较口服及长效针剂的研究结果(针对首发及多次发作患者)并不一致,使用长效针剂时的复发率呈现低于口服剂型的趋势。
从精神病性发作中恢复后,部分患者在未接受长期治疗的情况下维持病情稳定,比例在4-30%之间;然而,目前尚无手段找到这些预后理想的患者。此外,抗精神病药治疗有效的患者中,有四分之一即便坚持用药也出现了复发;最初治疗有效但后来治疗不依从的患者中,大约四分之三出现了复发。上述数据提示,抗精神病药只是一种“治标”手段,并不能治愈患者对精神病性症状的潜在易感性。
大麻制品与精神分裂症
精神分裂症患者中,过去或当前正在使用大麻的现象较为常见,尤其是年轻首发患者。使用大麻可恶化精神病性症状及加重淡漠。还有证据显示,使用大麻与精神分裂症起病更早显著相关。上述现象可能与遗传因素有关,后者导致个体对大麻的效应更易感。
尽管目前尚未确立大麻与精神病性障碍的因果关系,但医生应鼓励存在精神分裂症风险的年轻人停用大麻。精神分裂症起病后,应告知患者使用天然或合成大麻有可能恶化病程,并诱发暴力及自杀行为。
改善功能
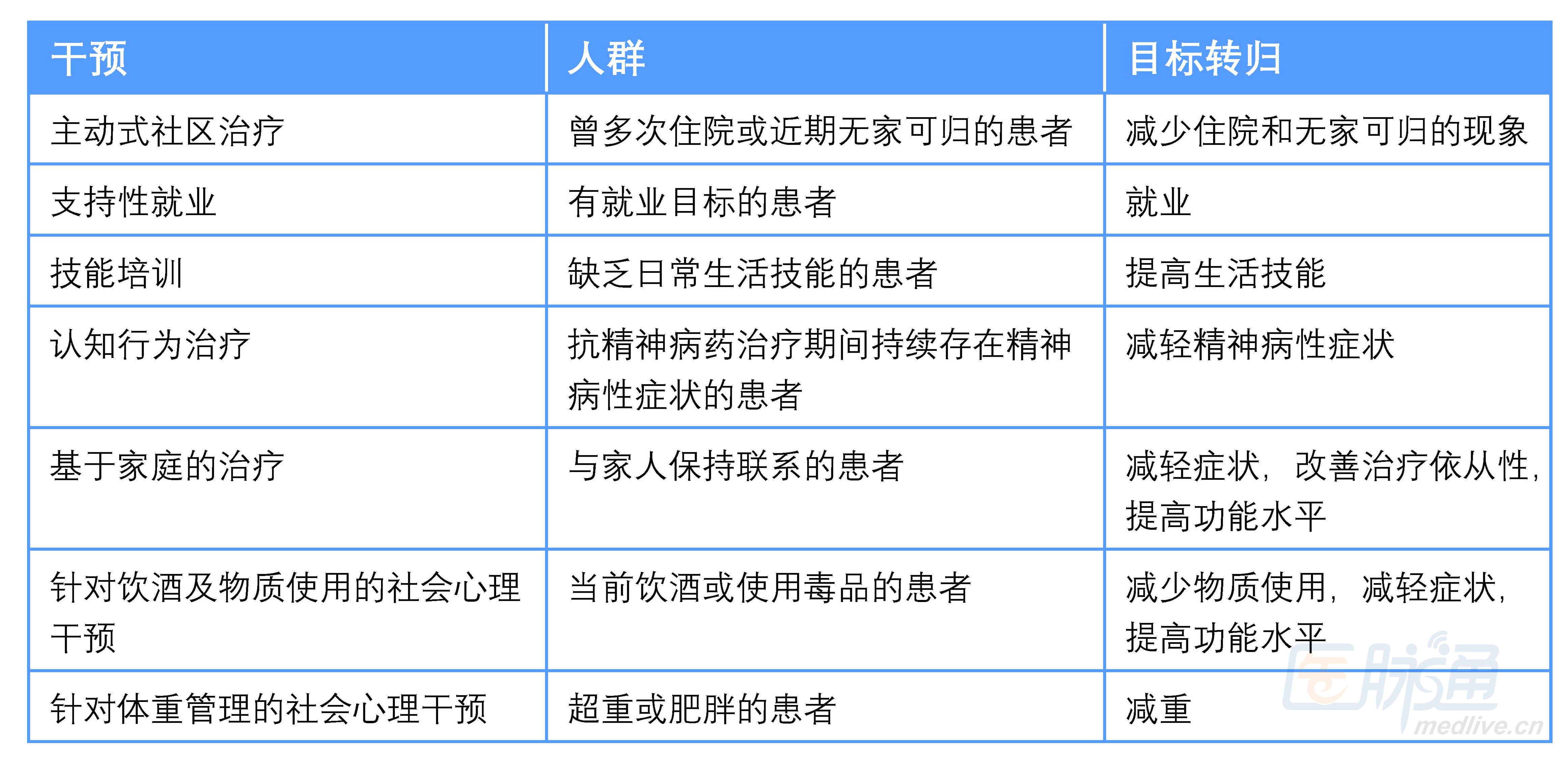
从精神病中康复是重要的治疗目标。很多患者对改善多个领域的功能有兴趣,包括工作、教育、独立生活、社交关系等。证据显示,非药物治疗手段,包括社交技能训练、支持性就业、主动式社区治疗、CBT及家庭治疗,可有效改善精神分裂症患者的转归。这些干预手段分别适用于不同类型的患者,且对那些抗精神病药治疗后病情稳定的患者最有效,如表2。
表2 精神分裂症的循证学社会心理干预(Marder SR, Cannon TD. 2019)

抗精神病药的副作用
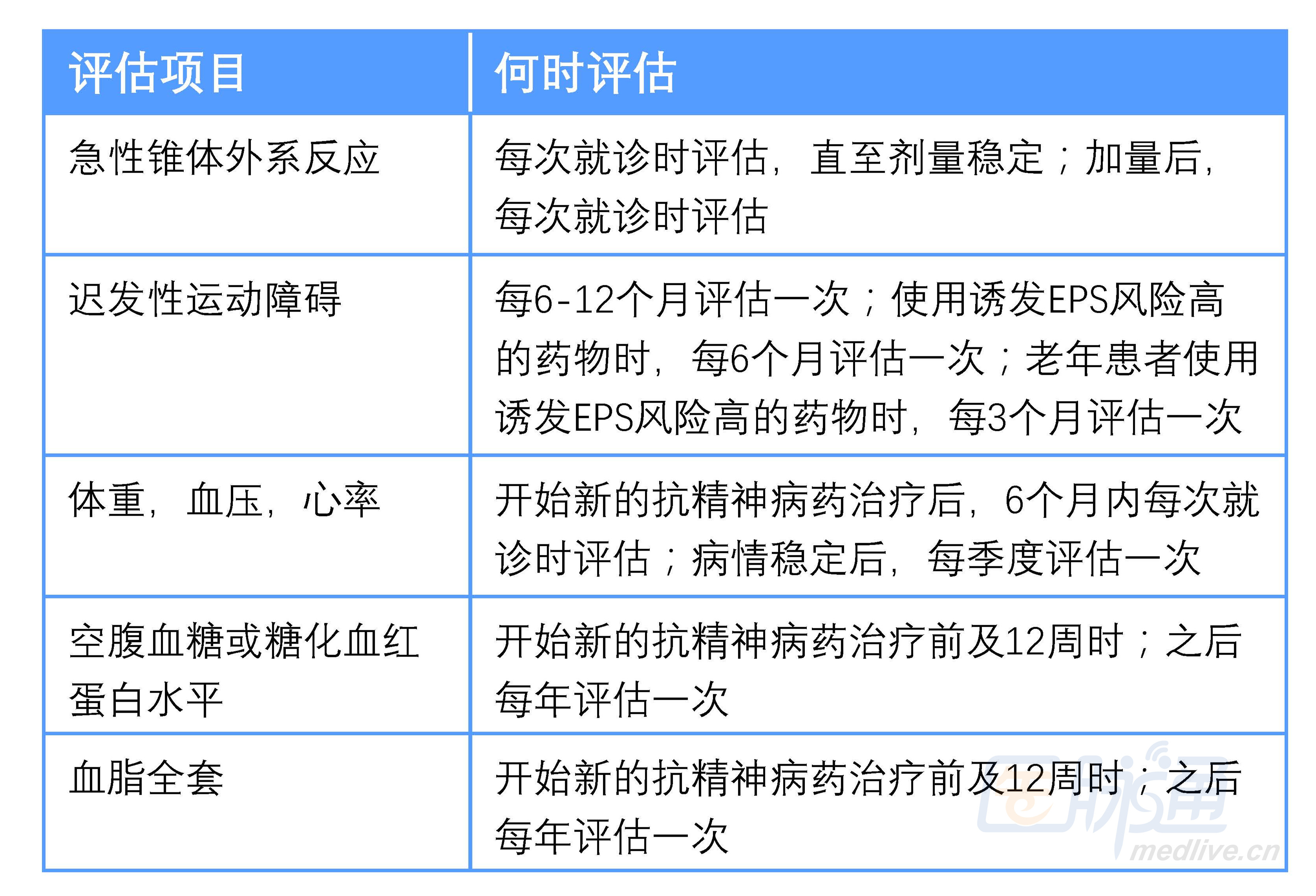
对于正在使用抗精神病药的患者,日常管理需要关注副作用。精神分裂症患者可能无法很好地报告副作用,尤其是那些主观症状,如不安、僵硬及镇静。建议经治医师定期监测共识推荐给出的副作用。
表3 抗精神病药副作用的监测指导(Marder SR, Cannon TD. 2019)

急性锥体外系反应
抗精神病药的有效性与其中脑边缘多巴胺通路的拮抗活性有关,而发生在黑质纹状体的这一效应则可导致锥体外系反应。静坐不能是其中最常见的类型,表现为不安性的运动,通常发生于下肢,以及一种主观的、不愉快的不安体验。药物所致帕金森征也可导致医源性帕金森征的任何症状,包括震颤、僵硬、肌张力障碍、步态受损及精神运动性迟滞。患者步行时若上肢摆动减少,则提示轻度的锥体外系反应。药物所致肌张力障碍表现为肌肉不自主收缩,导致躯体处于扭曲体位,通常发生于颈部、下颌或手臂。
降低抗精神病药剂量,换用风险较低的药物,或联用抗胆碱能药物(如苯托品),通常可以有效改善急性锥体外系反应。抗胆碱能药物虽然有效,但可能带来其他副作用,包括口干、视物模糊及便秘等。苯二氮?或β受体阻滞剂(如普萘洛尔)也可能有效,但使用的广泛性不及抗胆碱药。
迟发性运动障碍
迟发性运动障碍指抗精神病药治疗数月或数年之后出现的异常不自主运动。此类运动可呈缓慢徐动样,也可呈快速舞蹈样,上述两类均常见于口、面、下颌、舌、手或足部。年龄较大的患者,以及既往出现急性锥体外系反应的患者,发生迟发性运动障碍的风险更高。
一项纳入12项研究的综述显示,使用第二代抗精神病药(如利培酮、喹硫平)时,迟发性运动障碍的年化发病率为3.9%;使用第一代抗精神病药(如氟哌啶醇、奋乃静、氯丙嗪)时,年化发病率为5.5%。这些研究中,使用第二代抗精神病药者的迟发性运动障碍患病率为13%,而使用第一代抗精神病药者为32%。
一些证据显示,迟发性运动障碍的发生与D2受体的变化有关。管理迟发性运动障碍时,可考虑降低抗精神病药剂量,或换用喹硫平或氯氮平——相比于其他抗精神病药,这两种药物诱发迟发性运动症状的风险相对较低。基于丁苯那嗪研发的囊泡单胺转运体2抑制剂也可能有效。
代谢副作用
抗精神病药的代谢副作用包括体重增加、血脂升高及胰岛素抵抗,这些均可升高心血管疾病的发病风险。抗精神病药诱发的代谢改变的幅度可能很大,尤其是相对年轻的患者。建议精神分裂症患者定期监测体重、血糖及血脂。若这些指标的变化在时间上与开始抗精神病药治疗有关,换用与这些效应无相关性的药物(如鲁拉西酮或齐拉西酮)可能有帮助。
对照研究显示,支持生活方式改变的非药物治疗手段,如改善饮食及锻炼,也可减轻患者的代谢变化。如果无法更换抗精神病药,且生活方式干预无效,联用二甲双胍则可能减轻代谢综合征带来的生物化学效应。
抗精神病药,尤其是第一代抗精神病药,以及第二代抗精神病药利培酮、帕利哌酮及阿塞那平,可升高血催乳素水平,进而在女性患者中诱发溢乳及月经紊乱,在男性患者中诱发性功能障碍及乳腺发育。此类副作用可能对患者造成困扰,并且是药物治疗不依从的常见原因。
抗精神病药的其他常见副作用还包括镇静、直立性低血压及抗胆碱能副作用等,但所得到的注意相对较少。
结论
对于大部分精神分裂症患者而言,抗精神病药治疗,联合针对患者个人目标的非药物治疗,能够为其带来获益。药物治疗的原则包括使用最低有效剂量的抗精神病药,监测及着手解决副作用,在持续存在精神病性症状时处方氯氮平。另外一些有潜力改善精神分裂症转归的手段正在研究中,包括针对NMDA通路的药物,这些药物旨在帮助存在持续精神病性症状、阴性症状及认知损害的确诊患者。此外,研究者还聚焦于早期开展社会心理干预,以降低患者的残疾程度。
文献索引:Marder SR, Cannon TD. Schizophrenia. N Engl J Med. 2019 Oct 31;381(18):1753-1761.
[责任编辑]杜新忠
