精神科相关
从两个病例出发,全面回顾精神障碍共病失眠的诊疗
2018-01-30 15:31:32
来自:医脉通
作者:杜新忠转
阅读量:1
本文整理自睡眠医学专家Ruth M. Benca及Daniel J. Buysse的发言。两位专家建议,精神障碍患者的失眠宜视为一种疾病加以处理,而非单纯的症状。原文于1月23日发表于J Clin Psychiatry。以下为主要内容:
病例一
Sue,57岁,已婚,艺术工作者,两个孩子均已成年。患者罹患抑郁多年,既往多次发作,持续数周至数月不等,但在药物及支持性心理治疗下功能大致良好。躯体状况良好,无物质使用史。
过去一个月内,患者出现失眠症状且逐渐加重,过去两周内抑郁症状也有所加重。患者因准备儿子的婚礼而感到压力,睡眠状况恶化,入睡有时需要90分钟,且夜间经常醒转。为弥补这一情况,患者试图提前上床,每晚10点左右就寝,次日早上7点起床,周末起床更晚,但总睡眠时间并无改观。此外,伴随着失眠症状,患者的抑郁症状也逐渐加重,表现为白天精力下降,难以集中注意力,以及淡漠。
患者既往的抑郁发作呈一定的季节性,冬季较严重;失眠常与抑郁同时发生,但仅有压力而无抑郁症状时也可出现失眠。
患者目前使用安非他酮缓释剂型300mg/d治疗抑郁,25-50mg/d苯海拉明按需使用治疗失眠,疗效不确定。
单选:患者下一步宜()
a. 使用短效苯二氮类受体激动剂(BZRA)度过这段应激期,观察症状是否缓解。
b. 由安非他酮换用另一种激活效应较弱的抗抑郁药。
c. 启动行为治疗,包括减少床上时间及维持作息规律。
d. a和c
e. b和c
病例二
Summer,24岁,白人女性,销售人员,近期失去工作并被驱逐,目前与朋友生活在一起。
患者既往罹患创伤后应激障碍(PTSD),源自青少年期其母亲男朋友的反复性虐待——后者会在患者母亲就寝后来到患者的卧室。患者自幼睡眠不佳,性虐待开始后更是出现了对上床睡觉的恐惧,难以入睡及维持睡眠,伴有噩梦。
青少年期,患者开始出现抑郁,两次因自杀未遂入院治疗;使用SSRI治疗后心境提升,但失眠及噩梦均无显着改善,遂停药。患者开始使用大麻类药物及酗酒,以对抗PTSD症状,也曾使用阿普唑仑1mg qid/q6h,自感状况有所改善,但被上一位精神科医生骤停,具体不详。
此次就诊,患者自失业后心境恶化,担心自己出现自杀的想法;失眠症状同样加重,噩梦增多,夜间睡眠全程开灯。她希望自己能在晚10点左右入睡,但上床后总是感觉焦虑及恐惧;此时她会起床,抽一点儿大麻,来几杯烈性酒,睡几个小时,随后被噩梦惊醒,此后即难以入睡。她每天早上5点或6点醒来,想继续入睡,通常失败,并在床上待到7点左右,每晚总睡眠时间5小时左右。
单选:以下哪项不应纳入患者的治疗计划?()
a. 鉴于既往使用阿普唑仑治疗有效,故可在入睡前加用一种苯二氮类药物。
b. 开始使用一种对失眠及噩梦有效的SSRI治疗PTSD。
c. 推荐行为治疗,包括改善睡眠卫生、减少床上停留时间、夜间降低光线亮度等。
d. 开始治疗物质滥用,包括大麻及酗酒,因为酒精可导致睡眠维持困难。
失眠与精神障碍的联系
评估精神障碍患者时,以失眠为代表的睡眠障碍是一个重要的考虑因素。首先,睡眠障碍的很多症状与其他精神障碍存在重叠,如下图:
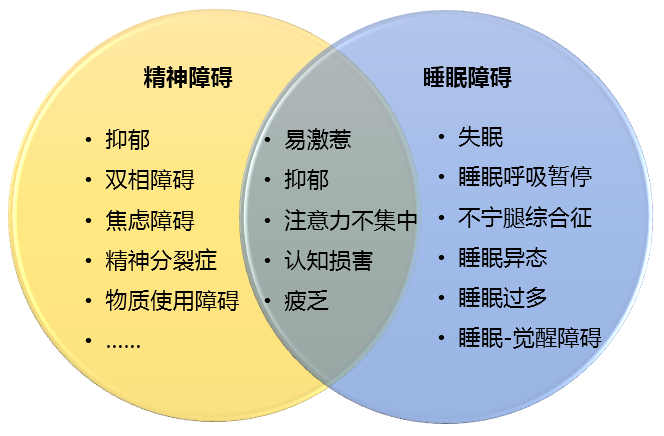
精神障碍与睡眠障碍的症状重叠
(Benca RM, Buysse DJ. 2018)
例如,精神科最常见的一些症状,包括易激惹、抑郁、注意力不集中、认知损害、疲乏等,在很多睡眠障碍患者中也相当常见。并且,失眠与精神障碍经常共病,一些症状难以分清究竟是失眠还是精神障碍导致的。
研究显示,睡眠问题与DSM-IV中的焦虑障碍、心境障碍、冲动控制障碍、物质滥用等均显着相关,比值比达4.1;反过来,随着DSM-IV诊断数量的增加,患者存在睡眠问题的可能性也显着增加。
众所周知,精神障碍对患者角色功能的影响很大。然而,即便控制共病精神障碍这一因素,睡眠障碍患者仍报告显着的角色受损,提示其功能损害中至少有一部分独立来自于睡眠障碍。
失眠的评估:来自DSM-5的启示
根据DSM-5,若一个人在有足够睡眠机会的情况下,因难以入睡、维持睡眠或晨间早醒,而对睡眠的数量或质量不满意,即应考虑失眠的诊断。诊断失眠障碍要求患者在至少3个月内每周至少有3天存在上述情况,并因此出现了具有临床意义的痛苦或功能损害,且上述情况不能被精神活性物质、药物及其他疾病所更好地解释。
相比于之前的版本,DSM-5的一个变化在于,失眠不再分原发和继发,而是可以仅仅作为标记,提示患者同时存在这一问题。这意味着失眠应成为精神科治疗中一个单独的焦点,因为对于共病失眠的精神障碍患者而言,精神障碍的改善不一定带来失眠的改善。
DSM-5另一个重要的变化在于淡化了因果关系,即精神障碍可以导致失眠,而失眠也可以导致精神障碍。这一变化传递出的关键信息在于,两者具有很强的相关性,应被视为彼此的高危因素。例如,针对超过6000名老年女性的评估显示,存在问题的睡眠维度更多,抑郁风险更高,无论横断面还是纵向评估均是如此。
除了使用DSM-5诊断失眠外,对于精神障碍共病失眠患者,全面的临床评估应包括以下信息:
▲ 患者与睡眠相关的行为,以及可能影响睡眠的物质的使用情况。
▲ 患者上床、真正尝试入睡、醒来及起床的时间。
▲ 患者所获得的真实睡眠时长。
▲ 由于周末或其他原因,患者睡眠时间表的变化情况。
▲ 日间症状,包括疲乏、心境症状、认知或功能损害,以及补觉的情况。
▲ 可能导致焦虑、进而造成睡眠困难的社会、经济及工作应激源。
▲ 患者睡眠紊乱的持续时长及时间模式,以及既往对治疗的应答。
▲ 除失眠外,评估患者是否存在其他睡眠症状及障碍,如睡眠呼吸暂停、不宁腿综合症、睡眠异态及睡眠节律障碍等。
需要强调的是,尽管评估的是失眠,但时间窗应扩展至全天24小时——在了解夜间睡眠数量的同时,不要忘了患者的日间功能。
精神障碍共病失眠的治疗
与其他失眠患者类似,精神障碍患者共病失眠的治疗主要包括药物及行为干预。尽管失眠患者倾向于严重依赖“睡觉药”,但现有指南建议,所有慢性失眠障碍均应将失眠认知行为治疗(CBT-I)作为初始治疗。如果单用CBT-I未能奏效,则应采用共同决策的方式确定是否用药。
包括CBT-I在内的很多行为治疗可用于失眠患者,但专业治疗往往供不应求,在一定程度上导致很多人选择更容易获取且见效可能更快的治疗手段——睡觉药。事实上,要理解行为治疗,我们可以先了解大脑如何控制睡眠及觉醒。打个比方,人的体内存在以下三个相互联系的装置,用于共同保持睡眠稳态:
▲ 一个沙漏,用于监控觉醒时长。
▲ 一个钟表,用于全天候调节睡眠及觉醒时间。
▲ 一个闹铃,影响瞬时觉醒水平。
可以理解为,失眠患者其中一个或几个装置的功能出现了问题,而不同种类的行为治疗可针对上述靶点发挥作用。然而即便如此,理解及执行CBT-I对于一些人而言仍有一定难度。本文作者之一Daniel J.Buysse曾担任美国睡眠医学会(AASM)主席,他曾与美国匹兹堡大学医学院的同事共同研发了简化版的CBT-I,即失眠的简明行为治疗(BBTI);该疗法同样针对沙漏、钟表及闹铃发挥作用,主要包括以下四个指令:
1. 减少在床上的时间。
2. 无论前一晚睡了多长时间,每天都在同一时间起床。
3. 只有在困了之后才上床。
4. 除非处于睡眠状态,否则不赖在床上。
一项研究显示,BBTI可显着改善失眠患者的多个睡眠维度(P<0.001)。因此,失眠的行为治疗并没有那么神秘,一些无法接触到正式治疗的患者完全可以通过其他形式(如网络)开展此类治疗,并从中获益,并尽可能规避助眠药物的种种副作用。对于共病精神障碍的失眠患者,有效开展行为治疗可减轻其药物负担及治疗成本。
药物治疗
目前,治疗失眠的药物主要包括三类:明确获批治疗失眠的处方药,超适应证治疗失眠的处方药,以及非处方药。还有人依赖酒精等物质治疗失眠,造成不良结果,应加以避免。无论采取何种治疗,均应遵循指南,基于患者的失眠状况、共病及个人偏好选择适宜的药物。
▲ 非处方药
很多失眠患者,包括共病抑郁、焦虑及其他精神障碍者,常常不与医生沟通其失眠问题,而是自行使用一些非处方药,包括抗组胺药、褪黑素及缬草等。然而,评估这些药物疗效的研究并不多,且现有证据提示,这些药物其实并不十分有效。
例如,抗组胺药苯海拉明及多西拉敏常用于治疗失眠,但来自临床研究的证据有限,患者常出现困倦及步态不稳。服药后,宿醉反应可持续12小时。另一个问题在于,规律服用时,此类药物的助眠效应非常容易耐受,一些人服药3天后即失去疗效。
褪黑素的使用也很广泛,临床研究中所使用的剂量差异很大。无论使用何种剂量,褪黑素对睡眠潜伏期、总睡眠时间及睡眠效率的改善效应均不强。不过,对于存在昼夜节律障碍的患者而言,褪黑素可能是一种不错的选择。
获批药物
很多药物获得FDA批准用于治疗失眠。尽管现有指南可指导药物的选择,但对于共病精神障碍的失眠患者,医生应额外考虑到其他一些因素。见下表:

FDA批准的助眠药物一览
(Benca RM, Buysse DJ. 2018)
超适应证药物
此类药物中,最常用的包括具有镇静作用的抗抑郁药、抗惊厥药及第二代抗精神病药。
抗抑郁药常用于治疗精神障碍尤其是抑郁焦虑共病失眠患者,因为很多医生希望能“一箭双雕”,同时改善两类问题。例如,作为名义上的抗抑郁药,曲唑酮常用于超适应证治疗失眠;遗憾的是,该药助眠时的剂量远低于其有效抗抑郁的剂量,因此理想与现实存在一定差距。必要时,该药可以与其他抗抑郁药联用。米氮平、某些三环类抗抑郁药等也常用于助眠,对于部分患者可带来显着获益,但其副作用需要关注。此外,安非他酮、去甲文拉法辛等均具有一定的激活效应,应避免用于睡眠困难的患者。
抗惊厥药有时也用于治疗失眠,包括加巴喷丁、普瑞巴林及噻加宾,前两种药可降低促觉醒的谷氨酸及NE能系统,而噻加宾主要抑制GABA再摄取。这些药物的滥用潜力较低,但可能导致次日镇静及认知损害。这些药物对于伴疼痛障碍的失眠患者可能有优势。
第二代抗精神病药中,喹硫平、奥氮平及利培酮有时也用于治疗失眠。对于共病精神障碍的失眠患者而言,此类药物同时有助于改善焦虑、精神病性症状及心境障碍,其收益成本比可能高于一般人群。然而,使用此类药物时不应“沉迷”于疗效,应时刻保持对副作用的关注,包括体重增加、血糖/血脂异常、运动障碍等,必要时换用其他治疗手段。
病例答案
病例一
e. 安非他酮对该患者的抑郁症状疗效欠佳,且具有激活效应,宜换用另一种激活效应较弱的抗抑郁药。
病例二
a. 患者有物质滥用史,应避免使用具有潜在滥用潜力的药物,包括苯二氮及BZRA。
文献索引:Benca RM, Buysse DJ. Reconsidering Insomnia as a Disorder Rather Than Just a Symptom in Psychiatric Practice. J Clin Psychiatry. 2018 Jan 23;79(1). pii: me17008ah1c. doi: 10.4088/JCP.me17008ah1c. [Epub ahead of print]
[责任编辑]杜新忠
